Лейкоплакия шейки матки — специфическое гинекологическое заболевание, особая форма патологии шейки матки. В некоторых случаях изменение эпителия может привести к развитию раковой опухоли — и в этом случае женщина может не только потерять репродуктивную систему, но и умереть, так как заболевание распространяется по организму очень быстро.
Что это такое?
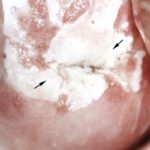
Лейкоплакия шейки матки — это нетипичное изменение покрывающего шейку матки эпителия. Другое название заболевания — гиперкератоз шейки матки.
При визуальном осмотре шейки матки врач видит белое, плотное пятно или множественные пятна. Этим и объясняется название заболевания, происходящее от греческого словосочетания «белая бляшка».
Заболевание относится к группе фоновых предраковых — если лейкоплакию не лечить и не наблюдать, то серые и белые бляшки перерождаются в злокачественную ткань.
Насколько часто встречается
Статистика разнится в зависимости от страны — заболевание встречается от 1,1% до 12,5% случаев всех выявленных гинекологических патологий.
СПРАВКА Причины перерождения бляшек в опухоль и сама причина появления новообразования сложно диагностируется, по этой причине и лечение осложнено.
Код по МКБ-10: другие невоспалительные болезни шейки матки (N88), код исключает любые воспалительные болезни, в том числе полипы.
Классификация
Гинекологи различают следующие формы очаговой лейкоплакии:
- Простая или плоская — это начальная стадия заболевания, бляшки при этой форме небольшие, ровные, светлые или сероватые, не выступают над поверхностью слизистой. При визуальном осмотре их легко не заметить.
- Веррукозная, или бородавчатая — считается второй стадией заболевания, при которой серые или белые бляшки и наросты наслаиваются друг на друга. При визуальном осмотре патологические очаги возвышаются над слизистой, шейка выглядит неровной, покрытой бугорками.
- Эрозивная — на измененных тканях появляются трещины, повреждения.
После обнаружения заболевания кусочки ткани обязательно сдают на гистологическое исследование. Гистологическое исследование дает возможность понять, простая ли форма лейкоплакии у пациентки или с атипией, то есть со склонными к пререрождению в рак клетками.
Причины развития лейкоплакии
Причины, приводящие к возникновению и прогрессированию заболевания, делятся на экзогенные и эндогенные.
К эндогенным врачи относят нарушения гормонального фона — в частности, резкая нехватка прогестерона, из-за которой постоянно наблюдается ановуляция.
Из-за подобных патологических состояний в женских половых органах начинаются гиперпластические процессы.
Экзогенные факторы делятся на:
- химические,
- инфекционные,
- травматические.
Инфекционные факторы являются основной причиной возникновения патологии и ее развития. При гормональных сбоях и хронической инфекции риск развития лейкоплакии увеличивается в несколько раз.
Фоновые факторы развития патологии:
- неспецифические кольпиты,
- уреаплазмоз,
- воспаления шейки матки,
- герпес как первого, так и второго типа.
Основные травмы слизистой, приводящие к возникновению заболевания, возникают во время:
- прижигания эрозии шейки матки,
- хирургического выскабливания эпителия с целью диагностики,
- искусственного прерывании беременности,
- выскабливания после самопроизвольного аборта.
Чаще всего к лейкоплакии приводит целый комплекс факторов — например, лечение эрозии в юности, искусственное прерывание беременности в зрелом возрасте и хронический воспалительный процесс слизистой.
Также факторами, увеличивающими риск развития патологии, являются:
- сопутствующие заболевания (сахарный диабет, сосудистые проблемы),
- наследственность,
- резкое снижение иммунитета на фоне воспалительного процесса,
- аллергия.
Непрофессиональная установка внутриматочной спирали также может вызвать начальную стадию заболевания.
Признаки гиперкератоза
Симптомы патологии зависят от стадии развития:
- при первичной, плохо просматриваемой лейкоплакии симптомов чаще всего нет вовсе,
- при бородавчатой форме пациентка может ощущать периодическое жжение, зуд и дискомфорт,
- при эрозивной вне цикла на белье могут появляться небольшие кровянистые или гнойные выделения.
ВАЖНО При наличии даже слабо выраженных симптомов стоит как можно скорее показаться гинекологу кроме лейкоплакии подобные симптомы могут свидетельствовать о других неприятных заболеваний женской половой сферы.
Диагностика заболевания
Диагностика начинается с базового осмотра с помощью зеркал врачом-гинекологом. Именно при осмотре доктор чаще всего обнаруживает белые или сероватые бляшки и налет. После обнаружения заболевания врач назначает следующие исследования:
- кольпоскопия, которая позволяет выявить размер, форму и степень распространения очагов поражения ткани,
- анализы на скрытые инфекции: вирус папилломы человека и герпес,
- цитологическое исследование мазка, при котором соскоб берется с пораженной ткани,
- анализы на гормоны, показывающие уровень прогестерона,
- в случае с подозрением на рак проводится биопсия, позволяющая на 100% исключить или подтвердить наличие переродившихся в злокачественные клеток.
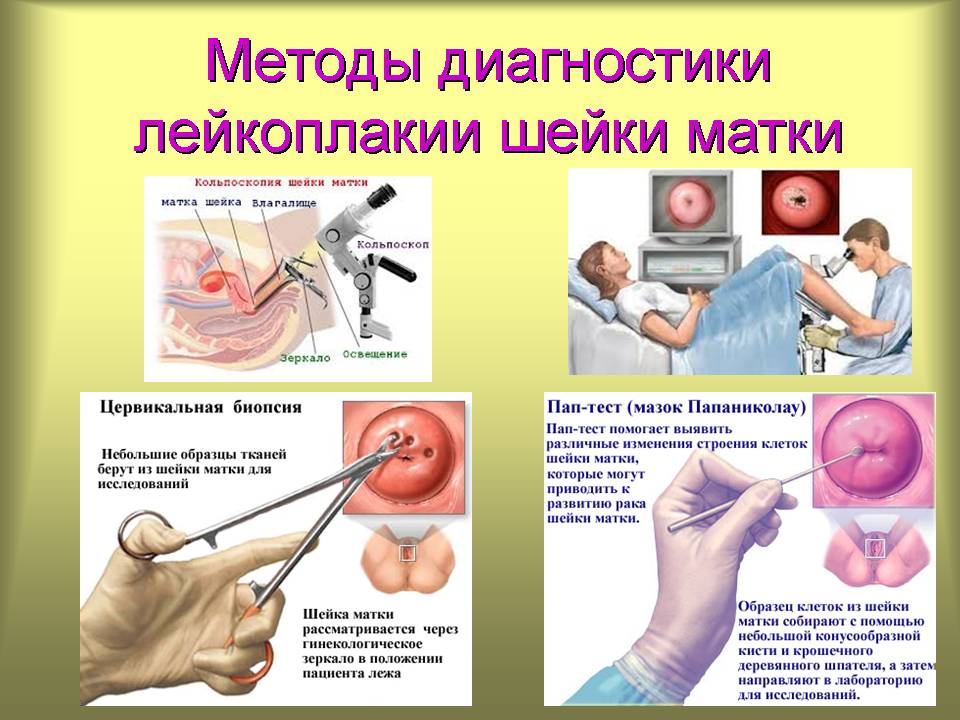
ОБРАТИТЕ ВНИМАНИЕ Необходимо выяснить, что обнаруженный патологический процесс — именно лейкоплакия, а не молочница или специфическая эрозия шейки матки. Для этого и проводят дополнительные исследования.
Как лечить лейкоплакию шейки матки?
Врачи рекомендуют перед началом лечения непосредственно самой патологии провести профилактику сопутствующих заболеваний — воспалительных и инфекционных процессов, молочницы.
Перед хирургическим вмешательством назначают витамины и иммуномодуляторы, предлагается на некоторое время придерживаться здорового питания, без большого количества животных жиров. Также врачи рекомендуют сокотерпию — выпивать по 2 стакана свежевыжатого фруктового и овощного сока в сутки.
Как только сопутствующие заболевания пролечены, необходимо уделить внимание самой патологии, так как при отсутствии внимания она может переродиться в рак.
Врачи предлагают пациентке несколько вариантов лечения:
- химическая коагуляция: на наросты и пятна пораженной ткани воздействуют химическими препаратами, в результате чего измененные клетки погибают,
- электрокоагуляция (прижигание): самая простая и недорогая методика, применяющаяся в большинстве государственных клиник. Последствия прижигания — болезненность и травматичность, долгое восстановление слизистой,
- криодеструкция: на измененные участки слизистой воздействуют холодом. При умеренном развитии заболевания, когда изменение ткани не затронуло глубокие участки, метод является самым эффективным, абсолютно безболезненным. После процедуры нет риска возникновения рубцовой ткани и практически не бывает осложнений,
- удаление новообразований лазером — дорогой, но очень эффективный метод лечения, не дающий никаких осложнений,
- радиоволновая хирургия: самый мягкий метод операции, используется при обнаружении серьезной формы заболевания у молодой, еще не рожавшей девушки. Под воздействием радиоволн очаги воспаленных клеток исчезают испаряются.
СПРАВКА В некоторых случаях, когда заболевание перешло в тяжелую форму, шейка сильно деформирована, есть признаки гипертрофии и велик риск возникновения рака — шейку матки удаляют.
Лейкоплакия и беременность
В некоторых случаях гормональный дисбаланс и первичные инфекции во время беременности могут привести к начальной форме заболевания.
В этом случае врач назначит дополнительные анализы, чтобы исключить прогрессирование патологии, и будет тщательно наблюдать пациентку в течение всего времени вынашивания плода.
Риски для малыша заключаются в вероятном развитии инфекционного заболевания, которое может привести к врожденным порокам развития и даже гибели плода.
Чтобы снизить вероятность прогрессирования заболевания и развития инфекций, гинеколог назначит регулярную санацию влагалища и лекарства, которые уменьшат воспалительный процесс. Также во время беременности будущим мамам с подобной патологией рекомендуют:
- отказаться от соленой и острой пищи,
- много гулять,
- пить свежевыжатые соки, принимать витамины,
- носить хлопковые трусики, синтетика исключена,
- тщательно следить за гигиеной,
- исключить переохлаждение,
- стараться не подвергать организм дополнительным стрессам.
В этом случае риск озлокачествления клеток снизится, заболевание будет под контролем и его можно будет пролечить после родов.
Препятствует ли болезнь зачатию?
Первичная и бородавчатая формы лейкоплакии в большинстве случаев зачатию не мешают. Но, поскольку в период гормональной перестройки организма заболевание может резко прогрессировать, в том числе создавая риск озлокачествления клеток перед планированием беременности лейкоплакию желательно вылечить.
Осложнения
Основным и самым серьезным последствием болезни становится ее вероятное перерождение в рак шейки матки. В случае прогрессирования патологии она переходит в предраковую стадию — состояние, которое с максимальной долей вероятности может перейти в рак.
Поэтому пациентки с лейкоплакией требуют постоянного наблюдения врача. В случае разрастания очагов поражения участки измененной ткани врачи рекомендуют удалять хирургическим путем.
Прогноз на выздоровление
В случае грамотного лечения лейкоплакии заболевание удается полностью излечить практически в 100% случаев. Если пролечены все сопутствующие заболевания, то рецидив исключен.
ВАЖНО Существует небольшая вероятность обострения заболевания и его перехода в дисплазию шейки матки, которая, в свою очередь, часто перерождается в рак. Поэтому даже небольшие первичные бляшки нужно лечить как можно быстрее — серьезное внимание уделяя диагностике и лечению инфекционных и иных сопутствующих заболеваний.
Существуют ли меры профилактики?
Лейкоплакия шейки матки — достаточно серьезная патология, при прогрессировании возможно развитие злокачественного новообразования и потери репродуктивной функции. Поэтому даже самую начальную форму нужно обязательно лечить.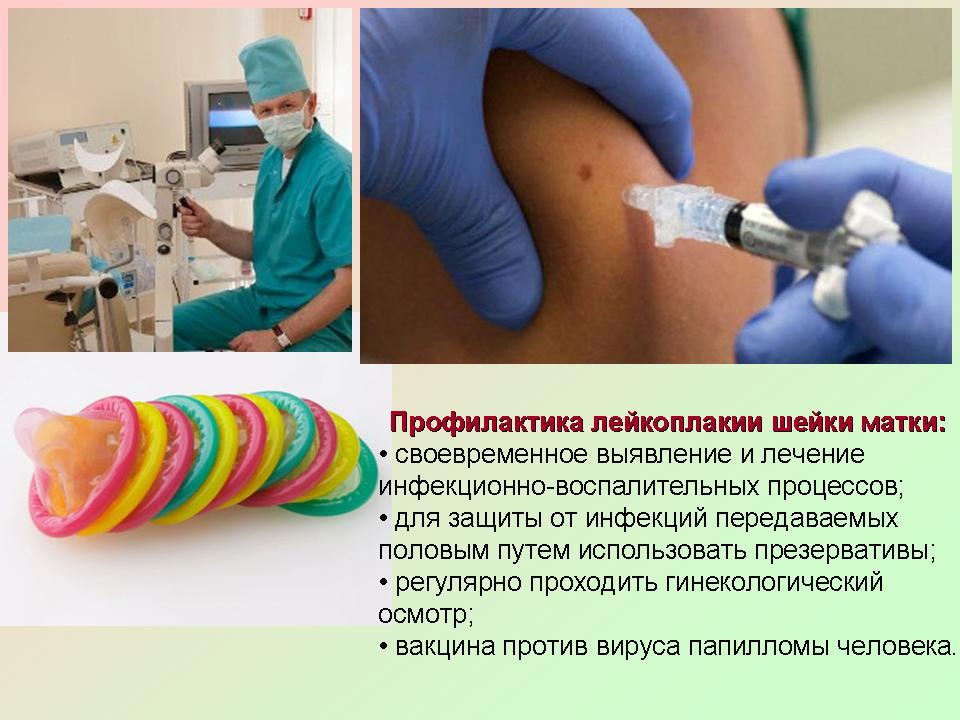
Меры профилактики развития заболевания следующие:
- не допускать половых инфекций, вовремя пролечивать обнаруженные,
- использовать барьерный метод контрацепции,
- следить за гормональным фоном вовремя сдавать анализы,
- посещать гинеколога хотя бы раз в год,
- исключить искусственное прерывание беременности,
- вести здоровый образ жизни, принимать витамины, не злоупотреблять алкоголем.
После полного пролечивания начальной стадии лейкоплакии пациентка два года подряд каждые 6 месяцев должна проходить обследование — сдавать мазки из влагалища, онкомаркеры и анализы на ВПЧ. Если рецидивов за это время выявлено не было, то женщина считается полностью выздоровевшей.
Что нужно запомнить?
- Лейкоплакия — это патологическое изменение тканей шейки матки, при котором на слизистой появляются белые или буроватые бляшки.
- Причины бывают как генетические и связанные с гормональными сбоями, так и инфекционные и травматические.
- Симптомы практически отсутствуют.
- Лечение заключается в пролечивании текущих заболеваний и удалении пораженной ткани.
- Если болезнь запустить, есть риск перерождения измененных клеток в злокачественные.
- Прогноз на выздоровление положительный при своевременном лечении.
Самое главное — не допустить развития и осложнения заболевания. Для этого лейкоплакию нужно вовремя выявить, поэтому гинеколога всем женщинам стоит посещать не реже раза в год.
Используемая литература
- Алов И.А, Аспич М.Е., Казанцева И.А. Определение митогмческого режима ткани в патогистологической диагностике предраковых процессов и рака: Методические указания, М,, 1973.
- Аполихина И.А. Оптимизация диагностических и лечебных мероприятий у больных с палилломавирусной инфекцией гениталий: Авторсф. днсс, . канд.мед,наук. М.,1999.
- Бауэр Г. Цветной атлас по кольпоскопии: Г1ер. с немецкого,-М, ГЕОТАР-МЕД, 2002.
- Василевская Л.Н.Т Винокур М.Л., Никитина Н.И, Предраковые заболевания и начальные формы рака шейки матки. М. 1987.
- Диагностика, лечение и профилактика заболеваний, передаваемых половым путем: метод, материал / Под ред. К.К.Борисенко, М,: САНАМ, 998.
- Заболевания шейки матки (клинические лекции) / Под ред. В,Н, Прилепской. М -1997
- Прилепская В.Н., Фокина Т,А. Фоновые заболевания шейки матки, патогенез, диагностика, лечение И Акуш. и гинек. 1990

