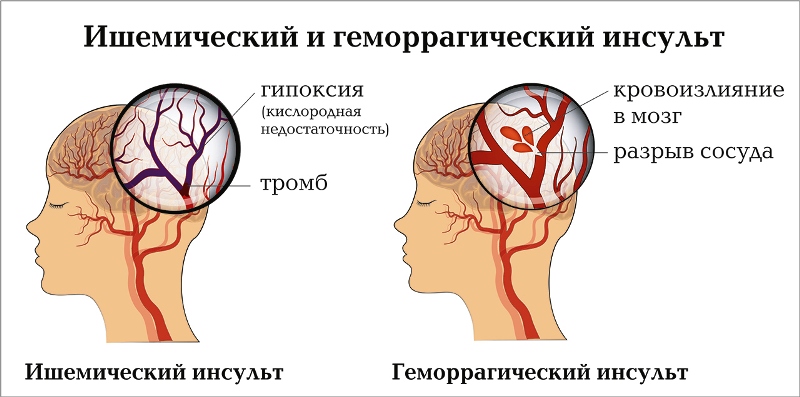
Ишемические инсульты связаны с постоянным повреждением мозговых тканей. Это провоцирует паралич конечностей и затруднения речи, нарушения движения.
Существует несколько шагов, которые необходимо предпринять для сведения к минимуму последствий ишемии (блокировки) сосуда головного мозга.
Ишемический инсульт является серьезной болезнью и социальным эффектом, так как многие пациенты становятся инвалидами. В отличие от всех других тканей, мозг требует гораздо более короткого времени, чтобы получить серьезные повреждения. Проблема заключается в том, что пациент не всегда понимает, что с ним происходит, и тратит драгоценное время.

Присуждение инвалидности
На привычном качестве жизни сказывается любая степень ишемии. Когда ткани мозга недополучают кислород в том количестве, в котором они испытывают необходимость, формируются необратимые процессы.
2-ая степень нарушения в тканях требует индивидуального подхода. Допустим, если человек работает на должности, которая требует значительного умственного и физического труда, ему необходимо переведение на более легкую работу. В то же время смотрят на преобладание тех или иных симптомов.
Вторая степень недуга сопровождается проблемами в плане социальной адаптации, уменьшением трудоспособности. Соответственно, здесь присуждается 2 или 3 группа инвалидности. Наблюдается потеря профессиональных навыков, работоспособности, а также знаний, необходимых для оптимального функционирования. Группу инвалидности могут присвоить и после определенных типов обследований, магнитно-резонансной томографии и кардиограммы.
Если в предыдущем случае возможна 2 группа инвалидности, то для назначения 3 категории безоговорочным поводом является:
- дисциркуляторная энцефалопатия,
- хроническая ишемия головного мозга 2 степени,
- вертебробазилярная недостаточность, которая имеет место на хронической основе.
В то же время нельзя рассчитывать на стопроцентную гарантию присуждения какой-либо группы. Надо для этого предоставить больничный лист по месту лечения стенокардии и гипертонии.

Соответственно, узнать, дают ли инвалидность при ишемической болезни или нет, можно только после сбора всех необходимых документов. В любом случае дают инвалидность после комплексного обследования человека. Та или иная группа инвалидности при этом присуждается на основе совокупности факторов.
Требуемые обследования
Замедлить получение больничного может то, что многие больницы не имеют всех необходимых приборов для диагностики и лечения. Важна комбинация оборудования и хорошо обученной команды, которая работает синхронно и по определенному алгоритму. Первая оценка состояния проводится неврологом и бригадой экстренной помощи.
Затем пациента немедленно отправляют для получения снимков мозга. Первым шагом является компьютерная томография. Она позволяет исключить крупноочаговый процесс, который привел к неврологическому дефициту, исключая внутричерепное кровоизлияние. В некоторых случаях врачи пытаются понять, что является первичной причиной. Пациент мог упасть, но неизвестно, упал ли он, потому что он перенес инсульт, или падение вызвало травму. Поэтому снимок мозга с помощью томографа обязателен для специалистов. Если они могут исключить другие возможные диагнозы, невропатологи говорят об ишемическом инсульте.
Затем пациент проходит магнитно-резонансную терапию. Это позволяет диагностировать ишемический инсульт даже во время его возникновения. Через 5-10 минут после появления симптомов можно видеть, где находится инсульт.
Технология магнитно-резонансной технологии показывает диффузные изменения в тканях, внутри и внеклеточные дефекты. Исследование длится 20-30 секунд, но оно указывает, есть ли инсульт, на какой стадии он находится.
Типы ишемических инсультов определяются, в зависимости от времени их диагностики. Прогноз является благоприятным, если он обнаружен в течение 4-6 часов, острым он остается до конца первого дня и подострым, если диагностирован к седьмому дню. В ранние часы диагноз ставится посредством магнитно-резонансной технологии. Через 12 часов также может применяться компьютерный томограф, но в этот период уже слишком поздно для экстренной операции. Если пациент задерживается по той или иной причине, нет другого выбора, кроме как использовать старый метод лечения. К сожалению, речевые травмы и изменения моторики остаются. От чего они будут зависеть — это нарушенная область в мозге, какие центры в ней оказались затронуты.
Каковы нынешние терапевтические возможности?
Если пациенту поставили диагноз в первые часы, лечение пациента оценивается командой, которая может выполнить процедуру вмешательства. Катетер вводится в пораженный участок, и тромболитический агент внедряется в кровеносные сосуды для удаления дефектной области. Если нет тромба или эмболии, а инсульт возникает только из-за стеноза сосуда, размещается стент.
МРТ помогает еще тем, что оценивает перфузию окружающей ткани. Для оценки участков лечения необходимо оценить область в головном мозге, которая подвержена риску. Оценка перфузии паренхимы означает оценку степени, в которой нарушается подача окружающих тканей кислородом из-за заблокированного кровеносного сосуда. Это говорит о том, какова вероятность того, что эта ткань выживет или подвергнется некрозу, соответственно, будет принято решение о срочном вмешательстве.
Любой крупный инсульт на 4-5 день проходит, но вероятен вторичный геморрагический инсульт.
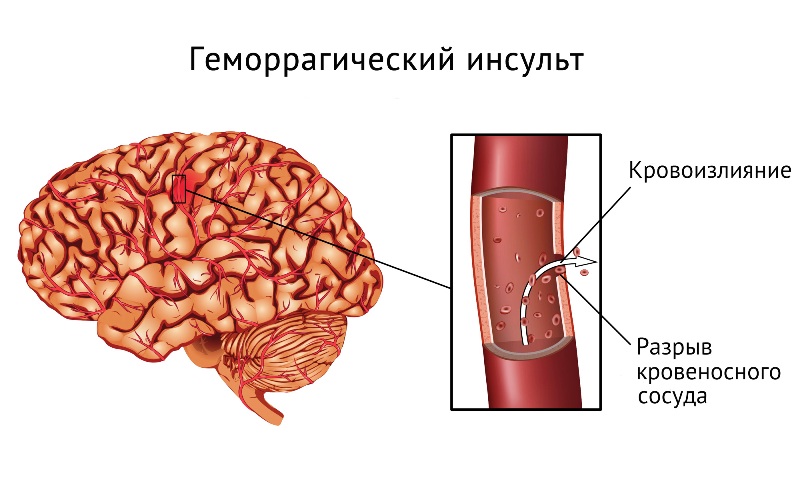
Из-за нарушения клеточной мембраны, кровь попадает в пораженный участок. Однако это не является первичным инсультом. В принципе, эта ситуация не требует хирургического вмешательства. Операция проводится только при случаях внутрипаренхимного и геморрагического кровотечений, которые выходят за пределы мозга, но прижимаются. Ангиографическое исследование идентифицирует источник кровотечения — аневризму, например. Тогда большинство вмешательств проводятся через эндоваскулярные типы манипуляций.
Учитывая, что «золотое окно» в 4-6 ч для экстренного реагирования настолько мало, ясно, почему так много людей после инсульта имеют низкое качество жизни. В этой связи существует ряд проблем для системы здравоохранения. Первая — организация экстренной помощи. Особое внимание следует уделить подготовке персонала.
Существуют клиники и палаты, которые принимают больных пациентов с инсультом, но не имеют необходимой техники для точной диагностики. Например, в одном из специализированных подразделений для лечения тяжелых цереброваскулярных заболеваний может не быть МРТ. Если пациент с инсультом попадает туда даже вовремя, его или ее отправят в другое место для диагностики, и, таким образом, будут потеряны ценные часы для эффективной экстренной терапии.
Важно, чтобы больница, принимающая пациентов с инсультом, имела в числе специалистов нейрохирурга. Если они не оборудованы так, как надо, лучше как можно раньше связаться с другим медицинским учреждением. Это важно, потому что для повреждения головного мозга риск тромболии и других осложнений актуален, и вмешательство нейрохирургов может быть необходимо.
Необходимо также проделать работу, чтобы лучше информировать пациентов о первых симптомах инсульта. Факторы риска хорошо известны:
- высокое кровяное давление,
- курение,
- алкоголь,
- ожирение,
- атеросклероз.
Критической группой являются пациенты старше 60 лет.
У пациентов, испытавших ишемический инсульт, следует проводить при отсутствии противопоказаний вторичную профилактику путем регулярного приема антитромбоцитарного препарата — клопидогреля по 75 г, также необходим Дипиридамол 200-400 мг в 3-4 дозах.
Сопутствующая сердечно-сосудистая патология может также требовать кумариновые антикоагулянты под постоянным контролем протромбинового индекса. Ноотропные препараты назначаются в соответствии с конкретным проявлением патологии. Физическая реабилитация должна быть настолько интенсивной, насколько это возможно, и целесообразно проводить ее в специализированных реабилитационных центрах — особенно важно восстановить и сохранить походку. Хороший контроль также необходим при артериальной гипертензии, сахарном диабете, гиперлипидемии и других сопутствующих заболеваниях.
Инвалидность при ИБС и гипертонической болезни рассчитывают точно так же, индивидуально. Медико-социальная экспертиза занимается установкой необходимости в соответствующих решениях.
Проведение соответствующей экспертизы осуществляется после прямой реваскуляризации сердца. До этого ишемическая болезнь сердца изучена быть не может. Дают инвалидность при ишемии головного мозга при запущенных случаях, когда недуг приобретает хронический характер. При стенозе сонной артерии выполняется стентирование или эндартерэктомия.
У пациентов с необходимостью профилактики эмболии требуется подкожная инъекция низкомолекулярных гепаринов (Клексан — 20 мг, Флаксипарин — 0,3 мл), гепарин 2 x 2500 ЕД, важно изменение положения в постели каждые 2-4 часа. Смена постельных принадлежностей также важна для профилактики пролежней и профилактики легочных инфекций. Если возможно, используются противопролежневые матрасы.
Пациенты с катетером ежедневно проходят специальные процедуры. Это обработка полости мочевого пузыря дистиллированной водой — около 100 мл вместе с регулярной заменой катетера в течение примерно 5-7 дней. Контроль необходим для восстановления нормальной функции мочевого пузыря.
Прогноз ишемического инсульта значительно лучше, чем для пациентов с геморрагическим его типом, причем осложнения в первом месяце случаются среди 25-33% госпитализированных пациентов.
Какие нейропротекторы используются?
Традиционно применяют:
- винпроцетин,
- ницерголин,
- пирацетам,
- пентоксифиллин.
Существуют исследования, показывающие преимущества их использования, но из-за доказательств того, что они усиливают окислительный стресс, они не используются амбулаторными пациентами и лишь после тщательного изучения могут быть включены в курс лечения в неврологических отделениях.
Применение седации и аппаратной вентиляции (минутный объем около 10-11 литров) используется у ряда больных. Основным средством для борьбы с отеком является Маннитол в дозе 1 г/кг, вводимый с интервалом 2-8 часов. Глицерин также используется по 1-2 г / кг. Фуросемид менее распространен и назначается, в соответствии с сердечным статусом, электролитным балансом и гематокритом. Было показано, что кортикостероиды не эффективны при отеках, вызванных ишемическим инсультом. В крайних случаях может выполняться гемикраниэктомия и другие хирургические вмешательства. Требуется лечение эпилептических осложнений, которые происходят на острой стадии у примерно 4% пациентов.
Общие меры включают:
- контроль артериального давления,
- профилактику эмболии низкомолекулярными гепаринами или фракционированный гепарин,
- раннее движение пациентов,
- профилактика пролежней специальной матрасами,
- изменение положения тяжелобольных в постели каждые 2-3 часа.
Контроль баланса электролита, такой как дефицит калия и натрия, должен восстанавливаться медленно.
Профилактика легочных инфекций осуществляется с помощью респираторной гимнастики и, при необходимости, включения лечения антибиотиками. У пациентов с нарушениями глотания ставят назогастральные зонды. Некоторым пациентам необходима кислородная терапия, при необходимости, проводят искусственную вентиляцию легких. Пассивная и активная реабилитация начинается на ранней стадии, причем основные противопоказания к физической нагрузке проявляются в этот же период.
Отталкиваясь от этого, можно сделать вывод, что стенокардия напряжения ФК 2 может не быть основанием для присуждения такой категории. Хроническая ишемия головного мозга 2 степени может быть куда более серьезным основанием.
Высокие дозы гепарина 1000 ЕД/ч инфузионно в течение 3-4 дней важны главным образом для вертебробазилярной системы при тромбозе базальной артерии.
Пероральные антикоагулянты вводят с осторожностью из-за риска геморрагического инсульта. Низкомолекулярные гепарины и гепарин 2 х 2500-5000 ЕД ежедневно используются для снижения риска тромбоза глубоких вен и эмболии.
Аспирин значительно снижает частоту рецидивов и рекомендуется для лечения и профилактики ишемического инсульта.
Продолжаются исследования для выяснения преимуществ клопидогреля при остром ишемическом инсульте. Некоторые нейропротекторы имеют установленные антиагрегационные свойства.
Хирургическое лечение
Реваскуляризацию проводят путем удаления тромба или эмбола либо же отдельного участка артерии.
Через 12 часов после инцидента операция только несет риски.
Что такое тромболиз? Выполняется у больных:
- в возрасте от 18 до 75 лет (исключение люди с острыми болезнями),
- беременных и кормящих грудью,
- больных с подозрением на субарахноидальное кровоизлияние,
- больных артериальной гипертензией с нарушением гемостаза.
На этом этапе применяется тканевый активатор плазминогена (Rt-PA) — Альтеплаза.. Внутривенная инфузия вводится по индивидуально рассчитанной дозе.
Проводится клинический анализ, компьютерная томография и допплерография. В течение первых нескольких дней никаких инвазивных манипуляций не проводится. Основным риском является геморрагический инсульт и предотвращение увеличения артериального давления. Ишемический инсульт — неотложное состояние!
Часто бывает невозможно отличить ишемию от геморрагического инсульта. Первая мера — это стабилизация сердечно-сосудистой системы. Ишемический инсульт также может развиваться из-за острой болезни коронарной артерии.
Контроль артериального давления вводится не столько из-за реактивного роста инфарктной области, сколько из-за невозможности избежать чисто клинического кровотечения. Оптимально систолическое давление 150-170, диастолическое 80-100, надо избегать резкого сброса давления, рекомендуются ингибиторы АПФ.
Дают инвалидность после детального изучения предоставленных документов, по необходимости назначаются дополнительные исследования.
Гипотония предполагает внутривенные солевые растворы, использование дофамина нежелательно. Ритмические расстройства корректируются, если они опасны для жизни, попытка регулировать фибрилляцию предсердий в амбулаторных условиях не рекомендуется из-за риска эмболии.
Пациентам с обоснованным подозрением на гипогликемию может быть назначена глюкоза.
Противоотечные средства при нарушениях гематокрита пациента следует использовать с осторожностью, отек обычно развивается постепенно, достигая максимума на 3-7 день, и часто у пациентов пожилого возраста не проявляется клинически значимым из-за атрофии мозга.
У пациентов с:
- комой,
- одышкой,
- риском аспирации, может потребоваться интубация трахеи.

Обеспечивается немедленная транспортировка в больницу. Крайний срок для внутривенного тромболизиса составляет 3-4 ч, для некоторых ноотропных препаратов — 6 ч, в любом случае, такое лечение приводит к лучшим результатам.
Что такое дифференциальный диагноз?
При остром наступлении, развитии общих симптомов головного мозга, определении значений высокого кровяного давления для точного диагноза необходима дифференциальная диагностика между кровоизлиянием в мозг и эмболическим инсультом.
В остром периоде важна дифференциальная диагностика между ишемическим инсультом и травмами головы, а также КТ-сканирование и рентгенография черепа.
Прямой и дифференциальный диагноз предполагает рассмотрение сходств с энцефалитом, как правило, это говорит о том, что повреждения не являются сосудистыми.
Проводится дифференциальный диагноз между субдуральной гематомой и обычным тромботическим инсультом. В пользу субдуральной гематомы говорит травма в анамнезе, а также наличие анизокории — мидриаза на стороне гематомы.
Дифференциация между ишемическим инсультом и опухолью особенно важна. С этой целью делаются снимки с введением контраста. Исследование ликвора может иногда способствовать точному диагнозу.
Дифференциальный диагноз включает в себя церебральный абсцесс, где КТ сочетается с введением контрастом. Диагноз ишемического инсульта основывается на данных анамнестических исследований, неврологическом статусе и исследованиях. Современное клиническое обследование включает в себя установку классического неврологического статуса.
На этом этапе первым необходимым обследованием является КТ. Он проводится рано, чтобы исключить другие заболевания головного мозга (кровоизлияния в мозг, опухоли) и с целью выявления ранних признаков ишемии (отек головного мозга, тромбоз некоторых сосудов и т. Д.). Позднее проведение КТ на голове, как правило, через 24 часа, охватывает область, вокруг которой можно визуализировать увеличенную область кровотока. Позже сканирование может выявить области геморрагического кровоизлияния — чаще как следствие эмболического инсульта, плохого контроля артериального давления и раннего введения кумариновых антикоагулянтов.
Если визуализация невозможна, для исключения других заболеваний проводится люмбальная пункция, и в большинстве случаев ишемический инсульт обнаруживает нормальный результат. Поясничной пункции предшествует офтальмологическая консультация.
Допплер-сонография выявляет аномалии больших и мелких мозговых артерий, ее результаты важны для возможности размещения стента, эндартерэктомии, включения антикоагулянтной и антитромбоцитарной терапии и с целью определения прогноза у пациента.
У пациентов с тяжелыми симптомами важно различать сложные формы инсультов. Некоторые пациенты могут сталкиваться с эмболией в средней мозговой артерии.
Лабораторные тесты:
- важны анализы крови,
- свертываемость,
- биохимические исследования.
ЭЭГ в современных условиях мало используется для установления и подтверждения диагноза.
Клиника зависит от ряда факторов, наиболее важными из которых являются механизм инсульта, пораженный сосуд, возраст пациента.
- Эмболические инсульты имеют острый старт. Они обычно возникают с физическим или психическим напряжением. Когда крупный сосуд заблокирован, наблюдается головная боль.
- Тромботические инсульты возникают во время сна и отдыха. Они часто происходят постепенно, предшествуют временной ишемической атаке.
Клинические проявления геморрагических инсультов более похожи на тромботические, чем эмболические инсульты.

Артерии, обеспечивающие мозговое кровообращение, образуют так называемые вертебро-базилярную систему.
Согласно пораженной артерии, образуются несколько синдромов:
- сонной артерии,
- средней церебральной артерии,
- лобной мозговой артерии,
- передней хориоидальной артерии,
- позвоночно-базилярной артерии.
Что такое тромботический инсульт?
Происходит после образования тромба из атеросклеротической бляшки. Обычно бляшки образуются из ветвей мозговых артерий. Пластина бляшки — результат дегенерации или микрогеморрагии в сосудистой стенке.
В результате повреждения эндотелия активируется тромб. В процессе снижается активность антитромбина III, протеинов С и S. У некоторых пациентов патогенетическую роль играют антифосфолипидные антитела, фиброзно — мышечная дисплазия, дефекты артерий, злоупотребление сосудосуживающими веществами.
Что такое эмболический инсульт?
Последствие обструкции мозговых сосудов сердечного или артериального происхождения. Причинами эмболических инсультов являются:
- фибрилляция предсердий,
- искусственные клапаны,
- недавний инфаркт миокарда,
- эндокардит,
- сердечные дефекты,
- кардиомиопатия.
Артериальные эмболы являются атеротромботическими или холестериновыми по происхождению и образуются в аортах, каротидных или позвоночных артериях.
Эмбол достигает точки бифуркации или другого сужения сосудов и может оставаться там или позже фрагментарно, а фрагменты впоследствии движутся вдоль сосудов. Как правило, образуется белый инфаркт, но в случае фрагментации из-за изменений в стенке первоначально затронутых сосудов может возникнуть красный сердечный приступ.
Наиболее распространенными являются дефекты базальных артерий.
Факторы риска развития ишемического инсульта
Наиболее важными факторами риска развития ишемического инсульта являются:
- артериальная гипертензия,
- болезнь сердца,
- фибрилляция предсердий,
- сахарный диабет,
- гиперлипидемия,
- курение.

Атеросклероз является одной из основных причин острых ишемических патологий. В частности, сонные артерии подвержены формированию бляшек, чаще всего в точке бифуркации.
Что такое ишемический инсульт?
Ишемические, наряду с геморрагическими инсультами, образуют синдром инсульта.
Острые ишемические расстройства можно разделить на три группы в зависимости от наличия и продолжительности симптомов:
- бессимптомные,
- транзиторные ишемические атаки,
- ишемический инсульт.
Что такое цереброваскулярные заболевания?
Цереброваскулярные заболевания охватывают группу заболеваний, которые возникают в результате нарушений артериальной или венозной мозговой циркуляции. Они могут проявляться как острые и подострые (ишемический, геморрагический, эмболические) и хронические инсульты (от сужения, сосудистой головной боли, энцефалопатии и т.д.).
Видео «Ишемия мозга»
В этом видео рассказывается об ишемии головного мозга, его проявлениях, симптомах, профилактике и лечении.


