
Другой важной причиной является легочная эмболия (окклюзионный тромбоз), блокада легочной артерии, которая может привести к кардиогенному шоку и внезапной смерти.

Другими менее частыми причинами могут быть:
- Гиповолемия. Это потеря жидкости в системе кровообращения.
- Гипоксия, или недостаток кислорода.
- Ацидоз. Из-за чрезмерного присутствия кислот в крови.
- Гипо- или гиперкалиемия. Высокие уровни калия, могут привести к остановке сердца.
- Гипогликемия. Связана с низким уровнем глюкозы в крови.
- Гипотермия. Происходит, когда температура тела падает ниже 30.
- Токсины. Передозировка различных видов наркотиков может привести к остановке пульса. Передозировка кокаином в частности приводит к такому же эффекту.
- Гемоперикард. В этой ситуации кровь накапливается в перикарде.
- Пневмоторакс. Это когда воздух попадает в пространство, откуда он не может выйти естественным путем.
Как вылечить?
Что это такое — отсутствие сознания, связанное с отсутствием сердечной деятельности. Сердечно-легочная реанимация требуется, если обнаружена асистолия сердца, в сочетании с вазопрессорной терапией, введением адреналина. Когда это возможно, причины асистолии следует корректировать, при поражении коронарной артерии — проводить ангиопластику или системный тромболизис. Такие факторы, как гипотермия (допустим, вследствие попадания в холодную воду) устраняются воздействием тепла, гипокалиемия, возникшая от недостатка влаги — обильным питьем или инфузионным введением растворов соответствующего назначения.
До приезда скорой помощи можно поддерживать частоту сердечных сокращений посредством приемов непрямого массажа, но для этого надо обладать соответствующими навыками.
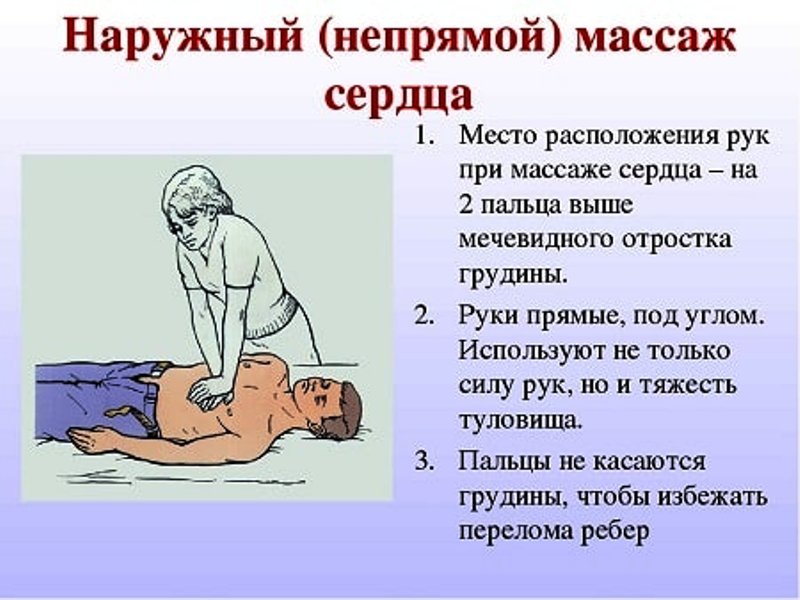
Симптомы асистолия распознать нетрудно. В случае возникновения недуга не заметить этого практически невозможно. Больные выглядят соответствующим образом. Они не отзываются на свое имя, деятельность всех органов и систем приостанавливается. Это указывает на присутствие острой формы патологии.
Что такое остановка сердца?
Остановка сердца является клиническим состоянием, которое характеризуется отсутствием механической активности органа, при отсутствии электрической активности или сопровождаемая желудочковой аритмией.
Каковы последствия асистолии?
При наличии асистолии и остановки сердца кровоток не идет более в мозг, если не проводится реанимация.
Если сердечная деятельность не возобновляется, несмотря на маневры спасательной службы, смерть подтверждается. Даже в редких случаях, когда сердечный ритм восстанавливается, через 10-15 минут или больше, мозг повреждается из-за недостатка кислорода.
Можно ли выжить после остановки сердца?
Выживаемость для пациентов при остановке сердца с асистолией значительно ниже по сравнению с другими вариантами патологий сердца и сосудов. Показатели выживания находятся на уровне менее 2% за пределами стационара. Терапия предполагает немедленную помощь, раннюю высококачественную сердечно-легочную реанимацию, раннюю дефибрилляцию — если требуется, после возможно возобновление циркуляции крови, что указывает на правильное лечение после реанимации.

Пациенты, у которых имеется фибрилляция желудочков или желудочковая аритмия — имеют намного больше шансов выжить, чем при асистолии или отсутствии пульса.
В целом, процент пациентов, выписанных из больницы после асистолии, в глобальном масштабе составляет около 10% и повышается до 21% в случае своевременной помощи.
Эти данные обусловлены несколькими факторами:
- обнаружение пациента в состоянии шока означает, что асистолия сердца возникла в течение нескольких минут,
- в основе асистолии, происходящей на фоне фибрилляции желудочков, в большинстве случаев отмечается тромбоэмболия или сердечное заболевание, в основном инфаркт миокарда, лучше поддающийся лечению, чем другие серьезные клинические ситуации.
Диагноз остановки сердца
Чрезвычайно важно быстро диагностировать недуг, диагноз является только клиническим и не требует использования каких-либо инструментов: пациент находится в специфическом состоянии, он не реагирует на тактильные раздражители и словесное обращение к нему, не дышит.
Оценка начнется после маневров протокола BLS-D.
Трудно обозначить, насколько важна быстрая интерпретация сердечного ритма, поэтому непрямой массаж грудной клетки прерывается, как только второй помощник готов поместить ручные пластины дефибриллятора на грудь пациента.

Тот факт, что пациент находится в состоянии асистолии, можно увидеть на мониторе ЭКГ. Из этого следует, что любой сердечный ритм (да, даже синусовый ритм) может быть связан с асистолией.
Асистолия сердца продолжается, если человек не отвечает на обращение к нему врача, не дышит и не имеет пульса, независимо от ритма, который появляется на мониторе.
Это фундаментальная концепция, в которой не должно быть сомнений.
Ударная сила пластин дефибриллятора может варьироваться в зависимости от производителя.
После того, как разряд будет подан,следует немедленно возобновить непрямой массаж сердца, через каждые 30 надавливаний надо останавливаться, чтобы подать 2 разряда.
Через 2 минуты необходимо провести 5 циклов из 30 компрессий непрямого массажа, чередующихся с 2 разрядами дефибриллятора.
Спустя 2 мин сердечный ритм снова проверяют, если больной все еще испытывает шок, то указанный алгоритм повторяется.
Опять же, через 2 минуты ритм снова проверяют, подают дефибриллятор и 2 минуты проводят непрямой массаж.
Это будет продолжаться до тех пор, пока ритм не появится в минимально допустимых показателях.
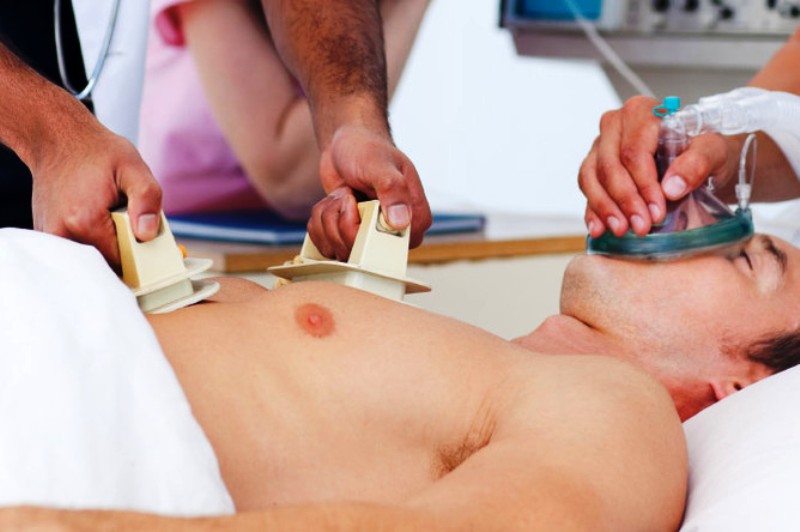
После подачи разряда в 3 раз, учитывая «рефрактерную» фазу аритмии, следует ввести препараты: адреналин 1 мг и амиодарон 300 мг.
Адреналин теперь будет вводиться каждые 4 минуты, вплоть до до конца реанимационных мероприятий, 150 мг амиодарона можно повторно вводить после 2 циклов реанимационных мероприятий в случае сохранения аномального ритма.
Если первоначально не было фибрилляции или что ритм появится на мониторе ЭКГ через 2 минуты с начала реанимации, то дальнейшее применение дефибриллятора не требуется, и надо продолжить непрямой массаж, проверяя ритм каждые 2 минуты.
В таких случаях вероятно введение 1 мг адреналина. Введение амиодарона не варьируется.
Если после 2 минут реанимации, следующей за дефибрилляцией, появится ритм (совершенно любой), необходимо будет прощупать сонную артерию в течение 10 секунд, если пульс присутствует, можно считать все проведенные мероприятия правильными.
Идеальная ситуация для проведения расширенного вмешательства с сердечно-легочной реанимацией заключается в том, что команда спасателей состоит из 4 медицинских работников:
- Лидер команды, который будет заботиться об оценке состояния пациента и управлять тремя другими членами команды стоящий около пациента человек, который заботится о проходимости дыхательных путей и следит за дыханием во время реанимации
- Два человека по обе стороны от пациента, которые будут чередоваться, проводя непрямой массаж, дефибрилляцию и введение лекарств.
Роль руководителя группы заключается в том, что в течение циклов неотложной помощи, осматривать пациента с ног до головы и собирать все важные сведения, чтобы попытаться понять, какая из потенциально обратимых причин вызвала недуг.
Крайне важно попытаться определить одну из 8 основных причин, потому что если их не диагностировать и не лечить, шансы выжить будут сведены к минимуму, это абсолютно верно в отношении недуга.
Столкнувшись с фибрилляцией, всегда можно обеспечить восстановление спонтанной циркуляции через электрический разряд, но если мы не сможем понять, что вызвало асистолию, очень вероятно, что в краткосрочной перспективе фибрилляция снова появится.
Использование ультразвука оказалось чрезвычайно полезным при исследовании 8 потенциально обратимых причин.
Этот прибор, даже в относительно неопытных руках, сможет сообщить нам через несколько секунд о возможном присутствии легочной эмболии, пневмоторакса, тампонаде сердца, гиповолемии, существовании активности сердца, возможного наличия аневризмы аорты.
Терапевтическое лечение
Идентифицированная причина будет необходима для лечения недуга. Терапию надо применять как можно быстрее.
Гипоксия
Необходимо обеспечить приток воздуха в легкие больного, предпочтительно через интубацию трахеи.
Гипотермия
Необходимо нагревать кожные покровы и тело пациента, нагревать ее потоками горячего воздуха, теплыми одеялами, промывкой мочевого пузыря горячими жидкостями.
Гиповолемия
УЗИ показало пустую нижнюю полость вены, полностью разрушенную, сердечная деятельность угнетается, постепенно развивается брадикардия. Терапия будет заключаться в том, чтобы ввести кристаллоидные болюсы.
Гипо/гиперкалиемия
В случае гипокалиемии — очень часто связанной с гипомагнеземией — можно столкнуться с аритмией, характерной для этого электролитического изменения. Терапия заключается в быстром введении хлорида калия и сульфата магния — 2 г.
Гиперкалемия корректируется болюсом хлорида кальция 10 мл 10%, бикарбоната натрия 8,4% 50 см3, быстрого инсулина 10 ЕД и болюса глюкозы 50 г, в специализированных центрах вероятна терапия гемодиализом.
Токсичные и лекарственные средства
Если определен возможный токсический агент в основе асистолии, терапия состоит во введении противоядия (например, Налоксона в передозировке опиатом).

Тампонада, артериальная гипертензия, легочная тромбоэмболия
Имеют схожие аспекты с объективным исследованием в том смысле, что при отсутствии сопутствующей гиповолемии существует три ситуации, при которых у пациента будет обнаруживаться припухлость яремных вен при осмотре шеи.
Тампонада сердца, как правило, представляет собой вторичное осложнение по отношению после травмы грудной клетки, чаще проникающего характера, или связанное с воспалительными или опухолевыми системными заболеваниями, даже гипертензивный пневмоторакс встречается у пациентов с травмами грудной клетки, но это может быть, например, осложнение тяжелого астматического приступа с разрывом субплеврального пузыря. Массивная тромбоэмболия легких (ТЭП) чаще бывает вторичной по отношению к проксимальному тромбозу глубоких вен (ТГВ).
Гипертензивный пневмоторакс
Классически здесь будут обнаруживаться респираторные шумы, вероятно наличие подкожной эмфиземы, трахеи, находящейся на незатронутой стороне. При подозрении на гипертензивный пневмоторакс требуется немедленная терапия, которая должна быть реализована, — это очистка через иглообразную канюлю в межреберье в центральной области, другими словами, торакальный дренаж.
Лечение сердечной тампонады
Терапия тампонады, в чрезвычайной ситуации, это перикардиоцентез, но такую методику трудно реализовать, за исключением особо продвинутых центров реанимационной торакотомии.
Методика оказания неотложной помощи во избежание летального исхода предполагает любые варианты поддержки биоэлектрической активности. Иногда остановке сердца предшествует то или иное патологическое состояние. Чтобы не вызывать потом вынужденно скорую помощь, надо своевременно устранять любые патологии. В современной медицине имеется достаточно диагностических и терапевтических приемов для этого. Но бывает и так, что патологии сердечной мышцы и нарушение электроактивности сердца возникают спонтанно. Вряд ли находящийся рядом человек сможет что-либо предпринять в такой ситуации. В данном случае требуется ИВЛ.
Видео «Что делать при остановке сердца»
В этом видео показывается как нужно действовать если у человека остановилось сердце.

