
Симптомы
Вы можете почувствовать:
- сердцебиение — трепетание в груди или быстрое биение,
- боль в груди или сдавление,
- головокружение,
- усталость,
- вы можете почувствовать боль в груди или давление.

При появлении таких признаков, следует сразу позвонить в Скорую. У вас может быть сердечный приступ.
Причины и факторы риска
Врачи не всегда знают, что вызывает тахикардию. Ее способны спровоцировать такие состояния, как ишемическая болезнь сердца или высокое давление, так как они повреждают миокард. Если этот недуг влияет на часть вашего органа, которая посылает электрические импульсы и контролируют сердцебиение, эти импульсы могут возникать слишком быстро или в неподходящее время.
Вероятность возникновения такой тахикардии увеличивается в пожилом возрасте. Ваши шансы также растут, если имеются:
- диабет,
- проблемы с щитовидной железой,
- апноэ сна.
Люди, которые увлекаются алкогольными напитками, имеют предрасположенность к пароксизмальной аритмии. Однако врачи не знают, почему это происходит. Часто люди с таким диагнозом попадают в больницы после выходных или праздников, когда большинство россиян пьет больше обычного.
Диагностика
Существует несколько шагов, которые могут помочь предотвратить обострение. Кофеин, алкоголь, безрецептурные лекарства, содержащие псевдоэфедрин, и курение, провоцируют рецидивы. Лекарства, такие как бета-блокаторы, блокаторы кальциевых каналов или первичные антиаритмические препараты, могут использоваться для контроля частоты сердечных сокращений.
Электрофизиологическое исследование, аналогичное катетеризации сердца, но фокусирующееся на проводящей системе вместо кровеносных сосудов, может обнаруживать аномальные пути генерации импульса. Радиочастотная абляция часто может использоваться для разрушения своеобразных участков замыканий этих путей, чтобы предотвратить повторение кризов. Меры предосторожности зависят от частоты и тяжести эпизодов болезни. Часто она затрагивает молодых здоровых людей, страдающих от эпизодов тахикардии, которые из-за их пароксизмальной природы недуга затрудняют обнаружение патологии методом Холтера с помощью ЭКГ.
Если ваш врач считает, что у вас имеется такая тахикардия, он задаст вопросы о вашей медицинской и семейной истории. Он также спросит о ваших симптомах, а также вы курите и пьете ли кофе или алкоголь.
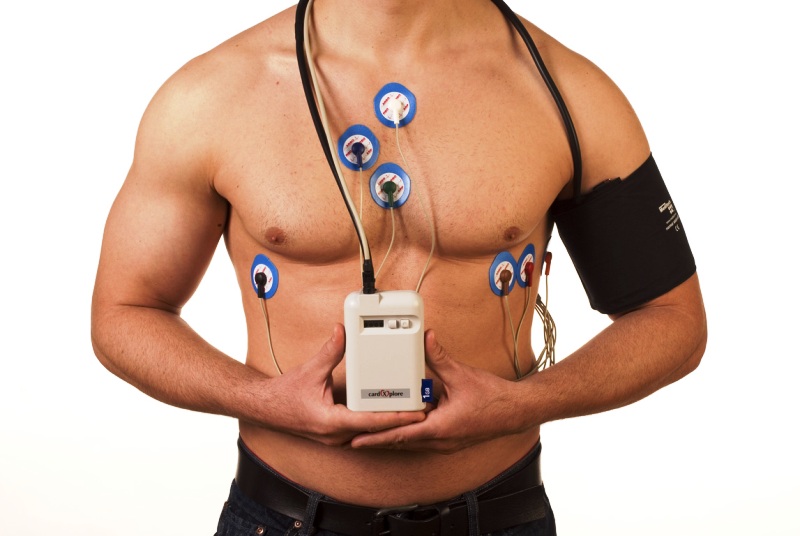
Вы можете проходить следующие обследования:
- электрокардиограмма, также известная как ЭКГ, которая регистрирует скорость биения, ритм и электрические импульсы,
- эхокардиограмма, которая использует звуковые волны, чтобы сформировать изображение сердца,
- рентген для поиска признаков связанных с сердцем проблем,
- рнализы крови, чтобы искать признаки других заболеваний, которые могут привести к аритмии,
- стресс-тест, в котором медики проверяют работу миокарда после физической нагрузки,
- холтер — предполагает ношение устройства, которое измеряет и записывает активность вашего сердца на протяжении дня или двух,
- портативный ЭКГ, который измеряет активность сердца в течение нескольких недель или нескольких месяцев,
- дополнительным способом контроля является УЗИ.
Лечение
Существует несколько вариантов управления тахикардией.
Лекарственные препараты
Если ваша проблема имеет место из-за состояния, такого как гиперфункция щитовидной железы или высокое АД, врач выпишет лекарство, чтобы корректировать эти проблемы.
Как правило, кардиолог будет стараться сохранить ЧСС устойчивым и предотвратить проблемы, такие как тромбоз.
Контроль сердечного ритма: наиболее распространенный способ лечения пароксизмальной тахикардии — это препараты, которые контролируют ваше ЧСС. Большинство людей принимают лекарство под названием Дигоксин.
Вам могут потребоваться другие лекарства. Некоторые из них называются бета-блокаторами. Они также замедляют сердечный ритм. Примерами являются: Атенолол, Бисопролол, Карведилол, Метопролол, Надолол, Пропранолол, Тимолол
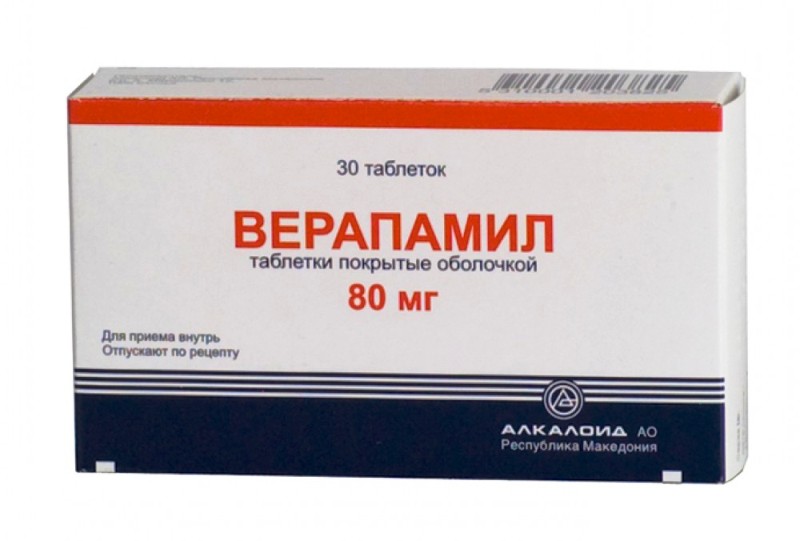
Другие известны как блокаторы кальциевых каналов. Они замедляют сердечный ритм и уменьшают сокращения: Дильтиазем (Кардизем, Дилакор), Верапамил (Изоптин).
Важен контроль сердечного ритма: чтобы держать сердечный ритм под контролем, он прописывает лекарства, чтобы привести его в норму. Он может назначить кардиоверсию. Лекарства для этого процесса включают:
Блокаторы натриевых каналов, которые замедляют способность миокард проводить электричество: Флекаинид (Тамбокор), Пропафенон, Хинидин.
Блокаторы каналов калия, которые замедляют электрические сигналы, вызывающие пароксизмальную тахикардию: Амиодарон (Кордарон), Дофетилид, Соталол.
Кардиолог будет следить за реакцией организма, чтобы убедиться, что лекарство работает.
Профилактика инсульта и тромбоза: предназначенные для этого лекарства уменьшают вязкость крови, чтобы снизить вероятность возникновения этих состояний. Тем не менее, это способно спровоцировать кровотечение, поэтому вам, возможно, придется отказаться от некоторых видов деятельности, которые могут привести к травмам. Наиболее распространенными являются: Апиксабан, Аспирин, Дабигатран (Прадакса), Эноксапарин, Гепарин, Ривароксабан, Варфарин (Кумадин).

Хирургия и другие процедуры
Если медикаменты не устраняют симптомы, рекомендуют один из следующих вариантов.
Электрическая кардиоверсия: применяется шок, чтобы регулировать ваше биение. При этом используются электроды, закрепляемые к груди.
Во-первых, вы получите лекарство, чтобы заставить вас заснуть. Затем доктор закрепит электроды на груди. Далее последует мягкий электрический шок, чтобы восстановить нормальную ЧСС.
Большинству людей достаточно одной такой процедуры. После пробуждения, вы, вероятно, не будете помнить, что вас подвергли шоку. Обычно больным разрешают вернуться домой в тот же день.
Кожа может быть раздражена от прикосновений электродов. Специалисты посоветуют лосьон, чтобы облегчить боль или зуд.
Сердечная абляция, которая предполагает два основных варианта:
Катетерная абляция, также называемая радиочастотной или аблацией легочной вены, не является хирургическим вмешательством, и она менее инвазивна. Специалист помещает тонкую гибкую трубку в кровеносный сосуд в ноге или на шее. Затем он направляет его в сердце. Когда он достигает области, вызывающей аритмию, он посылает электрические сигналы, которые разрушают эти клетки. Подвергнутая такой обработке ткань нормально функционирует.
Существует два основных типа:
- Радиочастотная абляция: врач использует катетеры для передачи радиочастотной энергии (подобно микроволновому теплу), которая создает круговые волны вокруг каждой вены или группы вен.
- Криоабляция: катетер с наконечником внедряет вещество, которое замораживает ткани, вызывая склеивание.
Хирургическая абляция включает три вида вмешательств:
- Процедура «лабиринт»: обычно проводится, когда осуществляется операция на открытом сердце для решения другой проблемы, например, замена клапана. Хирург делает небольшие порезы в верхней части органа. Их сшивают вместе, чтобы сформировать лабиринт рубцовой ткани, который останавливает аномальные импульсы.
- Мини-лабиринт: большинству людей с ПТ не нужна операция на открытом сердце. Вот где этот минимально инвазивный вариант подходит. Врач делает несколько небольших разрезов между ребрами и использует камеру для управления катетерами для криоаблации или радиочастотной абляции. Некоторые больницы предлагают роботизированную хирургию, которая обеспечивает большую точность. Хирург ставит в камеру видеокамеру или крошечный роботизированный прибор. Это будет способствовать созданию рубцовой ткани, которая поможет сохранить правильный пульс.
- Конвергентная процедура: катетерная абляция в комбинации с мини-лабиринтом. Врач использует радиочастотную абляцию в легочной вене, и хирург делает небольшой разрез под грудной клеткой, чтобы использовать радиочастотную энергию снаружи сердца.
Устранение AV-узла: прописывается, если:
- болезнь не реагирует на лекарства,
- вы не можете принимать лекарства из-за побочных эффектов.
Катетер вставляется в вену в паху и поднимается в сторону узла AV, проводящего электрические импульсы между верхней и нижней камерами. Радиочастотная энергия проходит через катетер, чтобы уничтожить атриовентрикулярный узел. Это останавливает импульсы, которые приводят к патологии.
Затем внедряется кардиостимулятор в грудь. Это электронное устройство находится под кожей на груди. Он подключен к одному или двум проводам, которые вставляются через вену и расположены в сердце. Прибор обеспечивает безболезненные электрические импульсы, которые запускают биение.
Изменения образа жизни
Стоит предпринять несколько простых шагов, чтобы помочь сохранить здоровье:
- Измените свою диету: ешьте здоровую пищу с низким содержанием соли. Налегайте на фрукты, овощи и цельные зерна.
- Практикуйте больше упражнений.
- Бросьте курить.
- Избавьтесь от лишнего веса.
- Контролируйте артериальное давление.
- Управляйте уровнем холестерина.
- Пейте алкоголь в умеренном количестве.
- Придерживайтесь назначений врача.

Лечение направлено на восстановление электрической проводимости сердца. Маневры для стимуляции блуждающего нерва и замедления биения могут быть методом первого выбора.
Лечение пароксизмальная мерцательная аритмия предполагает консервативное или хирургическое. Заболевание может с трудом поддаваться медикаментозному лечению. В этом случае наджелудочковая пароксизмальная тахикардия должна корректироваться посредством оперативного вмешательства.
Пароксизмальная форма мерцательной аритмии сопровождается специфическими симптомами. Они чем-то похожи на проявления других вариантов сбоя ритма, но могут быть более интенсивными. Наджелудочковая пароксизмальная тахикардия включает в себя такие разновидности, как предсердная и предсердно-желудочковая. При пароксизмальной суправентрикулярной тахикардии аномальная электрическая проводимость заставляет атриум и желудочки очень быстро биться. Это называется пароксизмом, потому что быстрый темп возникает спонтанно и без каких-либо сигналов. Он длится несколько секунд или даже часов. Часто проявления проходят до того, как пациент достигает кабинета врача. Аномальные пути лечения могут возникать на любом участке миокарда или вокруг узла AV.
При любых формах дисфункции не помешает знать, какие особенности имеет пароксизм мерцательной аритмии что это такое, чтобы в дальнейшем не допускать такого осложнения. Пароксизмальная форма мерцательной аритмии порой перерастает в угрожающее состояние. Если запустить болезнь, медикаментозное лечение окажется неэффективным. Приступ пароксизмальной аритмии будет с трудом поддаваться ему.
Что такое пароксизмальная форма мерцательной аритмии, определить не так сложно. Гораздо труднее соблюдать предписания кардиолога и не довести обычную, доброкачественную аритмию до такого осложнения.

Немногие пациенты интересуются, что такое пароксизмальная тахикардия, какие особенности имеет желудочковая форма недуга. Купирование пароксизма осуществляется лекарствами. Ключевую роль играет для подбора корректной схемы терапии изучение строения сердца на момент поступления в стационар. Необходимо определить в точности, что именно эта форма аритмии имела место. Неотложная помощь оказывается в соответствии с симптоматикой пароксизмальной формы.
Видео «Академик Евдокименко об аритмии»
В этом видео известный доктор Евлокименко расскажет о проявлениях аритмии, о том как она диагностируется и лечится.

