
Сердечная недостаточность проявляется патологическим движением крови в любом направлении. Движение может быть нарушено — ускорено или замедлено, переходя от левых полостей в правые.
Типы сердечных пороков
Врожденный порок сердца — представляет внутренний анатомический дефекта, который приводит к нарушению механизмов функционирования сердца или сосудов. Врожденные пороки сердца являются наиболее распространенной формой пороков развития новорожденных детей, которые поражают 1 процент маленьких пациентов.
Причины врожденных пороков сердца могут варьироваться — материнские заболевания, факторы окружающей среды, генетические дефекты и неизвестные факторы. Принимая некоторые лекарства во время беременности, употребляя алкоголь, перенося краснуху, мать подвергает себя наиболее опасным предрасполагающим факторам.

Приобретенный дефект сердца чаще всего является результатом хронического рецидивирующего сердечно-сосудистого заболевания. Ревматический воспалительный процесс деформирует сердечные клапаны и сужает сердечные полости.
Сердечные патологии
Разобраться, как лечить порок сердца, можно после детального обследования. Функция накачки сердца постепенно разрушается, в маленьком круге наблюдается застой, а кровообращение нарушается. Другие распространенные причины включают ревматизм и возрастные изменения клапанного аппарата.
Симптомы сердечной недостаточности
Симптомы врожденной болезни сердца связаны с типом и тяжестью сердечных дефектов. У некоторых детей нет симптомов, в то время как у других могут развиться:
- одышка,
- нарушение аппетита,
- проблемы с ростом,
- боль в груди,
- синеватая окраска кожи (в результате низкого уровня кислорода).
Дефект гематоневрального барьера может сопровождаться незначительными симптомами или проходить вообще без симптомов. Врожденный дефект сердца может оставаться недиагностированным на протяжении десятилетий.
В случае с приобретенным дефектом клапана симптомы делятся на четыре основные группы:
- Отсутствие жалоб.
- Жалобы на более яркие проявления после физических действий.
- Жалобы на незначительные физические действия.
- Жалобы в покое.
Первыми симптомами состояния являются:
- общая усталость,
- одышка,
- сердцебиение.
Диагностика
В некоторых случаях удается успешно вылечить патологию, другие ситуации требуют длительного приема медикаментов и поддержания здорового образа жизни.
Диагноз возникает в первую неделю беременности в 40-50% случаев. В 50-60% других случаев дефект диагностируется после рождения и в течение первого месяца жизни ребенка. В других случаях он обнаруживается на более позднем этапе жизни.
Диагностика полученных порогов клапанов начинается с аускультации, потому что очень часто при пороках возникает патологический шум в сердце. Подтверждение специализированным врачом осуществляется путем назначения эхокардиограммы и, при необходимости, компьютерной или магнитно-резонансной томографии.
Лечение порока
Лечение врожденной болезни сердца зависит от тяжести и типа дефекта, а также от ряда других факторов, таких как возраст и общее состояние здоровья. Лечение приобретенных клапанных пороков первоначально лечится симптоматически, в зависимости от тяжести недуга.
На определенном этапе происходит операция. Если не провести ее, может произойти серьезная сердечная недостаточность, которая может угрожать жизни.
Крайне важно, чтобы пациенты с диагностированным сердечным дефектом регулярно консультировались с врачом-кардиологом.
Можно ли устранить порок сердца у взрослых или нет, на первоначальных этапах сказать сложно. Лица с сердечным дефектом должны избегать силовых нагрузок, особенно тех, которые вызывают выраженную одышку. Режим диеты не сильно отличается от других пациентов с заболеваниями сердца.
Жизненно важные ограничения:
- жирные продукты,
- алкоголь,
- чрезмерно соленые продукты,
- курение.

Вы должны употреблять больше:
- фруктов,
- овощей,
- постную рыбу.
Дефект клапанов — это недуг, при котором клапаны сердца не работают должным образом. Исследование, называемое эхокардиографией, может показать, насколько серьезной является проблема, и прогрессирует ли она. Но если дефект клапана незначительный и не вызывает симптомов, пациенту, вероятно, не нужны эти тесты каждый год.
Эхокардиография позволяет рассматривать клапаны сердца визуально. Сердце имеет четыре клапана. Каждый раз, когда оно сокращается, они открываются и закрываются. Это проталкивает поток крови через камеры вашего сердца ко всему телу.
Пороки клапанов обычно обнаруживаются врачом, который слышит сердцебиение во время прослушивания. Если у вас болит сердце, ваш врач может назначить эхокардиограмму. Это зависит от типа шума, который слышит врач.
Эхокардиография обычно представляет собой ультразвуковое исследование, которое показывает сердце визуально. Изображения могут показать, работают ли сердечные клапаны должным образом, а если нет — насколько серьезной является проблема.
Небольшие пороки обычно не вызывают проблем. Умеренные и сильные клапанные пороки могут вызывать сердечную недостаточность, инсульт, тромбоз и другие осложнения, если их не лечить. Небольшие клапанные пороки обычно не вызывают этих осложнений. Очень часто они не прогрессируют, и если есть прогрессия, это происходит очень медленно.
Стандартная эхокардиография безболезненна, безопасна и не подвергает вас воздействию радиации. Но если исследование не показывает ваше сердце достаточно хорошо, ваш врач может назначить дополнительную процедуру, называемую трансэзофагеальную эхокардиографию. Она выполняется путем помещения гибкой трубки через рот в пищевод. Изображения сердца получают через него.
У вас может быть боль в горле через несколько часов после этого, и в редких случаях трубка может вызвать травму горла. Кроме того, может быть плохая реакция на лекарство, которое дают врачи, чтобы помочь вам расслабиться. Это может вызвать проблемы с дыханием. Кроме того, нельзя ничего есть перед исследованием. Также необходим сопровождающий, чтобы кто-то отвез вас домой.
Когда должна проводиться эхокардиография для клапанных пороков?
Вероятно, ваш врач назначит эхокардиограмму, если:
- Ваше сердцебиение сильное.
- Врач обнаружил признаки ухудшения болезни, такие как изменение шума.
- У вас есть такие симптомы, как аномальная слабость, одышка, лихорадка, боль в груди, усталость, отек лодыжек, ног и живота или учащенное сердцебиение, тахикардия или аритмия.
Возможно, вам придется обследоваться чаще, если диагностирована умеренная вальвулопатия и другие болезни сердца, а также если у вас умеренный или тяжелый дефект клапана либо была операция замены сердечного клапана.
Вы можете защитить себя от проблем, если выполните следующие действия:
- Сделайте высококачественную эхокардиографию. Врач, который будет проводить ваше исследование, должен быть зарегистрированным эхокардиографом. Вы можете попросить об этом, прежде чем устанавливать время для исследования.
- Регулярно посещайте своего врача. Если у вас умеренный дефект клапана и нет других симптомов сердечных заболеваний, вы должны посещать своего врача не реже одного раза в год для осмотра. Если у вас есть умеренный или серьезный дефект клапана, вам может потребоваться чаще обращаться к врачу. Если у вас проявляются симптомы или же они ухудшаются, немедленно сообщите об этом врачу.
- Держите свое сердце под контролем. Высокое кровяное давление, ожирение и другие факторы риска сердечных заболеваний могут ухудшить ваш дефект клапана. Чтобы снизить риск, ешьте здоровые продукты, контролируйте свое кровяное давление и уровень холестерина, двигайтесь в течение как минимум 30 минут каждый день, сбросьте лишние килограммы и бросайте курить. Спросите своего врача, какая физическая активность безопасна для вас. Некоторые люди с пороками должны избегать поднятия тяжестей и спортом, которые серьезно нагружают сердце.

Часто в зрелом возрасте наиболее распространены:
- Дефект межпредсердной перегородки — бифуркация между правым и левым предсердиями.
- Дефекты желудочковой перегородки — открытие барьера между камерами.
- Тетрада Фалло — дефект между камерами.
- Коарктация аорты — сужение аортальной артерии.
- Дефекты клапана аорты — могут быть суженными.
- Синдром Марфана — одно из редких заболеваний — это недуг, который представляет собой опасное осложнение, в основном повреждение аорты (разрыв внутреннего слоя артериальной стенки).
Пациенты, страдающие врожденными пороками сердца, обычно испытывают:
- одышку,
- усталость.

Они также могут страдать сердечными аритмиями или иметь цианоз кожи и слизистых оболочек.
Для определения диагноза используется эхокардиографическое исследование (ультразвуковое исследование сердца).
Сердечные дефекты являются генетическими и отличаются негативными последствиями при беременности. Риск наследования у одного из родителей составляет 4-6%, но может быть выше. Во время беременности сердце плода может быть повреждено, если мать использует какое-то неправильное лекарство или переносит инфекционное заболевание. Это могут быть краснуха и гриппа. Врачи могут обнаружить сердечный дефект до рождения.
Пролапс митрального клапана
Затрагивания тему порока сердца необходимо упомянуть еще одно важное заболевание — это пролапс митрального клапана.
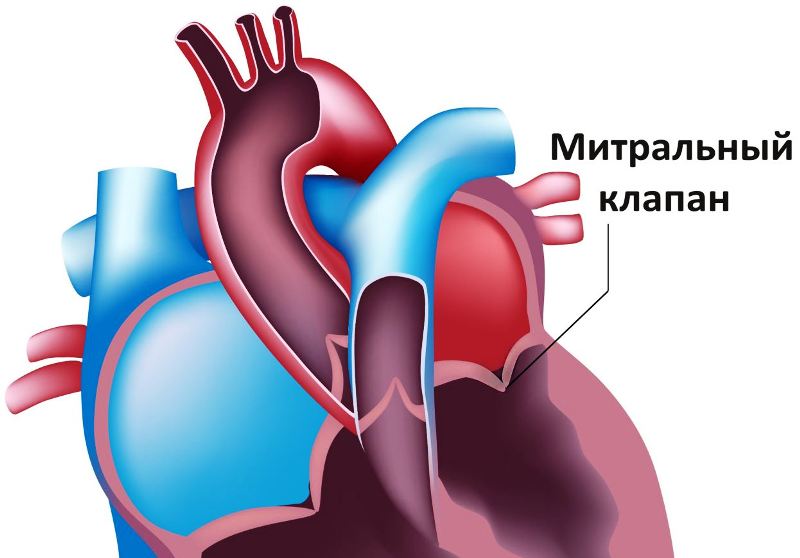
Причины
Пролапс митрального клапана может иметь много причин. Наиболее распространенными являются:
- дегенерация ткани,
- семейная история болезни,
- синдромом Марфана,
- синдромом Элерса-Данлоса.
Пролапс может также иметь место при психогенной анорексии и миастении.
Симптомы
В зависимости от механизма развития пролапса митрального клапана патологии могут формироваться постепенно. Наиболее распространенными являются:
- сердцебиение (тахикардия),
- усталость,
- беспокойство,
- неспецифическая боль в груди,
- одышка.
Подозрение пролапса митрального клапана может возникать при плановом прослушивании сердца во время профилактического осмотра, когда прослушивается сердце. Врач также ищет симптомы, он заинтересован в других связанных с этим заболеваниях, употреблении наркотиков и семейной истории болезни сердца. Общие обследования, такие как ЭКГ и рентгенография грудной клетки, могут указывать на некоторые аномалии, связанные с пролапсом митрального клапана.
Золотым стандартом в диагностике пролапса митрального клапана является эхокардиография (ультразвук сердца). Этот тест дает большую часть информации, которая необходима касательно сердечных камер, клапанов и больших сосудов. Для некоторых пациентов требуется так называемая эзокардиография через пищевод, что является даже более точным тестом, нежели обычное трансторакальное исследование (через стенку грудной клетки). Во время обследования пищевода необходимо ввести ультразвуковой зонд в пищевод, потому что, если смотреть с пищевода, который расположен близко к сердцу, структуры сердца отображаются более точно и четко, чем через стенку грудной клетки.
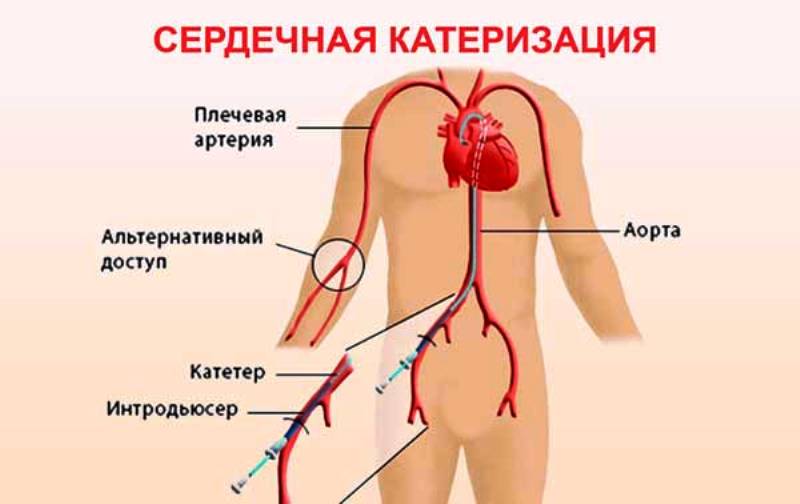
При и серьезных дефектах клапанов выполняют катетеризацию сердца, что позволяет непосредственно визуализировать артерии и оценивать степень недостаточности митрального клапана.
Лечение
На некоторые симптомы могут влиять медикаменты (бета-блокаторы, анксиолитики, диуретики). В некоторых случаях необходимо предотвратить инфекционный эндокардит.
Пациента со значительным повреждением митрального клапана следует контролировать более тщательно, а хирургические показания (замена митрального клапана) должны быть проведены своевременно.
Видео «Врожденный порок сердца»
В этом видео рассказывается об этом заболевании, как оно диагностируется, лечится и каких мер чего придерживаться людям с этим диагнозом.

